癲癇 (Epilepsy)為慢性中樞神經疾病。盛行率為每150~200人口中就有一人,台灣估計有10~20萬名癲癇患者。癲癇的病徵表現為發作(Seizure)。發作為腦神經元放電異常,可明顯的在腦電波圖觀察到。發作常常伴隨知覺喪失或擾亂,並可能牽涉到身體的運動,以及自主神經、感覺或精神方面的現象。然而,並不是有發作就代表確診癲癇。國際抗癲癇聯盟(International League Against Epilepsy, ILAE)建議癲癇診斷至少需要一次發作,目前普遍臨床共識為反覆出現的發作才診斷為癲癇,僅有一次發作尚不診斷為癲癇,除非腦電波圖已觀察到典型癲癇樣波。
開始治療的時間點:當第一次發作後,是否需要立刻治療?
一項對於早發性癲癇與單次發作病人的多中心研究:第一次發作後立刻開始藥物治療,相較於無治療或延後治療(第二次發作以後再治療),對於下次發作的影響。分析結果發現第一次發作後立刻給予抗癲癇藥物治療,可以延緩下次發作或第一次強直陣攣性發作來臨的時間;同時可以提早到達兩年無發作的情況。
對於有再發作高風險的病人,如腦部曾經受損、缺氧、有腦血管畸形等潛在病因,因為容易從單次的發作演變成兩次以上發作的癲癇,應要立刻治療控制。因此對於此類病人第一次發作後即開始給予治療是合理的建議,且會有後續較好的長期表現。
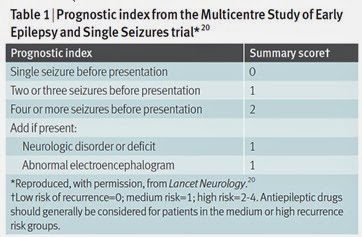
上表列了再次發作的危險因子(Table 1),對於低風險的病人立即治療與延後治療之後,於第一年再發作的機率分別為26%及19%,第三年為35%與28%,第五年為39%與30%。對於高風險的病人立即治療與延後治療之後,於第一年再發作的機率分別為36%及59%,第三年為46%與67%,第五年為50%與73% (Table 2)。
是否需要立即治療,必須針對個別狀況去考慮。比如說原發性不明原因的發作,無家族史,且腦波無明顯異常者,通常不需考慮首次發作就治療。另外評估藥物治療後可能產生的副作用,譬如嗜睡、學習、認知功能問題及皮膚過敏等,需要權衡利害得失,是較恰當的做法。
參考文獻
Drug treatment of epilepsy in adults. BMJ 2014; 348:g2546